今回は、脳卒中後における代表的な徴候である痙縮についてお話ししていきます。
その際にまず陰性徴候と陽性徴候について知っておく必要がありますので、そちらから解説していきます。
陰性徴候としてはこれら6つが挙げられています。
上位運動ニューロン障害の陰性徴候

- 弱化
- 姿勢コントロールの低下
- 低緊張/弛緩
- 疲労
- 巧緻性低下
- 筋と肢節分節の選択的制御の損失
が代表的です。
これらは全て上位運動ニューロン起因の筋緊張の問題に起因している事が考えられますよね。
上肢運動ニューロン障害の陽性徴候
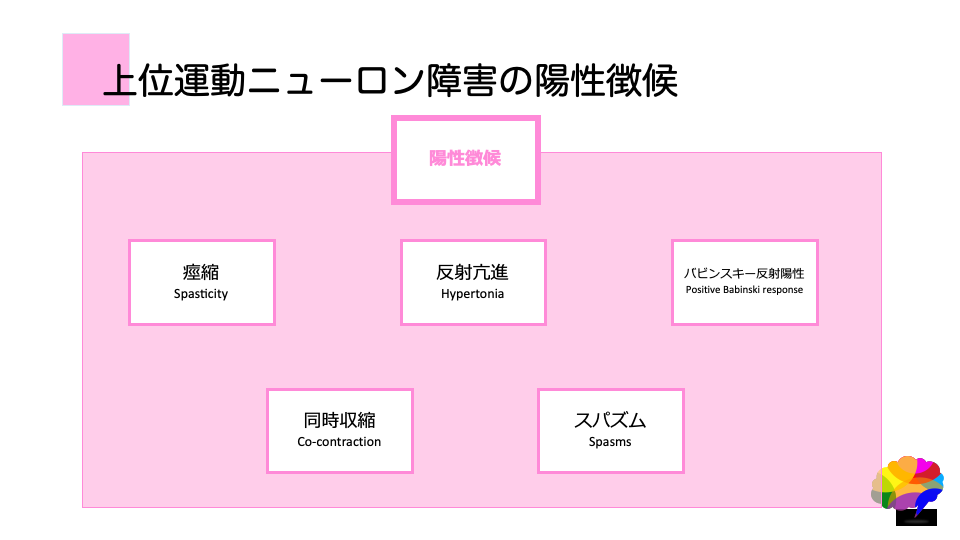
陽性徴候については、
- 痙縮
- 反射亢進
- 病的反射陽性
- 同時収縮
- スパズム
といった筋緊張が亢進した結果出現する症状であると考えられます。
では、このうち痙縮をピックアップして痙縮とは何?について考えていきます。
痙縮って何?

2005年のシステマティックレビューから、痙縮は、非神経性の要因として短縮位のポジショニング、他動運動の介入遅延による不動化によって骨格筋自体の粘弾性低下、筋線維の短縮が起こるもの。
そして、神経性の要因として運動野の萎縮、皮質間抑制の減弱による中枢神経系の変容が組み合わさって筋紡錘の興奮性が増大してしまっているのが問題であると述べられています。
では痙縮ってどうやって判断したら良いのか?
それは深部腱反射の亢進が陽性のサインであると明言しました。
すなわち痙縮と呼ぶためには、腱反射を取る必要があるんですね。
しかしながら、腱反射は全ての筋肉に取ることができるわけではないんです。
ではそのほかの筋肉たちについてはどうやって判断するのか・・・それが、Modified ashwarth scale(改訂アシュワーススケール)というわけです。
しかしながら、体幹筋に関しては、評価ができないので体幹筋の痙縮や筋緊張の亢進はあくまで疑いがあるかもしれない、くらいに留めておく必要があるかもしれません。
痙縮の3つの考え方
次に陽性兆候の一つであり、脳卒中後のとても大きな問題である痙縮についてです。

痙縮に関してはかなり昔から様々な要因が考えられてきました。
1980年にLanceらが定義した、
という考え方です。
動的γ運動神経細胞が過剰に興奮した結果、速度依存的に、入力される固有感覚情報の増大に伴い起こる伸張反射の亢進が目に見える現象として起こってくる部分になってきます。
その後、この伸張反射の亢進がなぜ起こってくるのかについて検証され、
2005年にPandyanらが
であると報告しました。つまり、脊髄の問題だけではなく大脳皮質の感覚運動野の問題があり、α運動ニューロンの興奮性が増大した結果、伸張反射が起こるのではないか?というわけです。
そして、近年2020年にJensらが報告した
という考え方が出てきました。一つ一つ簡単に説明していきます。
多動的伸張に対する抵抗感の増大を遠なう速度依存性の身長反射の亢進
Lacneらが定義した、他動的伸張に対する抵抗感の増大を伴う速度依存性の伸張反射の亢進についてですが、ジャックナイフ現象というのがとても有名かと思います。

初めは抵抗感があるけど、あとからスッと抜けるといった現象を表したものです。
でも現実的にジャックナイフ現象を見たことある人がどれだけいるのかは疑問です・・・。痙縮には筋自体の問題がありますよね。それに伴う非神経性の要因は関節可動域全体に渡って抵抗感を生み出す可能性があるため、純粋に神経性の要因だけというように定義ができない可能性があります。
そしてこの要因は間違いないことですが、受容器と脊髄の関係性の破綻による脊髄反射の亢進によって痙縮が起こると考えられているように思います。
自発性運動単位の発火
その次に出てきたこの考え方です。
果たして痙縮は安静にしていたら収まるのか?という問題に対して考え方の一つとしてヒントをくれるものかと思っています。

痙縮は安静位においても運動単位が発火する現象を含むものであり,その頻度は中枢神経損傷後の筋力改善とともに増大する と表現しており、
痙性は、
という皮質の影響も考慮した考え方になっています。
私たちはどんな状態であっても、感覚は入力されておりそれに対して脳は反応するべきものか、または必要のない(今の状態にとって)ものかを統合処理して取捨選択していると考える事ができるかと思います。
その運動時に感覚を取捨選択をする部位である感覚運動野の障害によって、この脊髄へシナプス前抑制ができず脊髄反射がコントロールできなくなっているんじゃないのという事です。
この脊髄反射をコントロールする経路は、皮質網様体路による橋延髄網様体や皮質脊髄路であると考えられますが、その出発地点である脳の問題ももちろんあるのはないか?というのはとても大事な考え方ですよね。
取捨選択できないと、安静時においても、入力されたら出力するといった関係性が抑制できず運動単位が安静時においても発火してしまうといった現象につながってしまう可能性があります。
つまり感覚運動野などの脳領域が損傷する結果として、脊髄反射がコントロールできなくなっているじゃないの?という事です。
Spastic movement disorder
これにもう一つ考え方として近年出てきたのが、Spastic movement disorderです。

遺伝的もしくは後天的な運動皮質、あるいは運動下行路の障害により特徴付けられる機能的な障害と言われており、
痙縮には単純な速度依存性の伸張反射障害だけが病態はないというものです。
例えば陽性徴候の一つである同時収縮co-contractionによるStiff gaitや、運動可能な関節可動域の範囲が低下すること、異常な筋収縮を伴うゆっくりとした協調性の悪い運動などが挙げられます。
これらに対して著者らは、
将来の治療の目標は、感覚情報の正確さと精密さを促進する技術や装置を使って患者を訓練し、自分の動きの感覚的な結果を正確に予測できるようにすることだと考えられます。と表現しています。そして、伸張反射が過敏かどうかは大した問題ではなく、伸張反射を抑制するという考え方よりも単に反射活動を抑制するのではなく、正確な予測モデルを最も効果的に確立・維持するために体性感覚の信号対雑音比を改善する方法を見つけることでなければならない
といっています。
つまり、ストレッチや電気刺激をしたから痙縮の問題が抑制できるかどうかは、本質に対してアプローチができていなかった可能性があります。
いかにして患者のモチベーションを高め、動作範囲の拡大に挑戦させるだけでなく、中枢神経系が適応する戦略(共収縮など)を取り入れることができるような技術が必要なのだとこの考え方が正しいと仮定するなら、私たちが本当にやるべきことは感覚ー出力の関係性を正していくことにあるのかもしれないですよね。
そのためには、どのようなシステムが本来働きどのような動きが起こってどのような身体各部位へ影響があるのかをできる限り理解していく必要があると考えられます。
脳卒中後の病態解釈
脳卒中後には、皮質脊髄路の損傷によって、運動麻痺の問題が起こってきます。同時に筋緊張の問題が生じることも少なくないです。
この先ははじまりのまちメンバー限定公開となっています!
はじまりのまちの詳細はこちらから!




コメント