理学療法士として脳卒中リハビリテーションをメインに行っている

ぱらゴリです!!
臨床において、骨盤について問題点をあげたり、治療対象としたりすることがあると思います。
では、みなさん

骨盤ってなんですか?
と聞かれてなんと答えますか?
そしてみなさんよく触る骨盤の解剖学や運動学、姿勢制御の時に骨盤にどんな役割があるか、
考えて介入することってとっても大事だと思います!
今回は、
骨盤の機能解剖
まずは骨盤の簡単な機能解剖からです。
詳細はみなさんのお手元の解剖学や運動学の教科書に記載されていると思いますので、是非そちらを開いてみてくださいね。
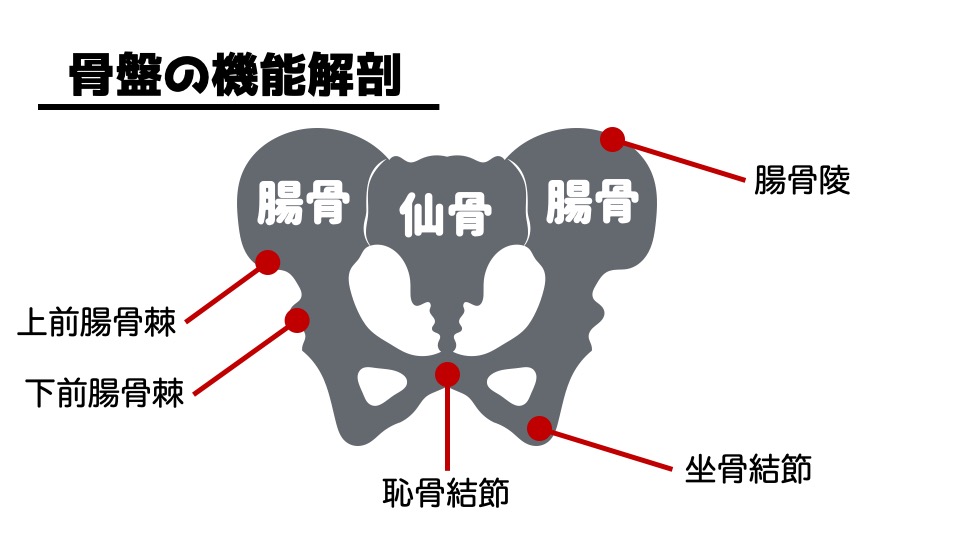
骨盤は、
腸骨と仙骨によって形成されています。
ランドマーク
解剖学的に骨格を学ぶ際には、ランドマーク(目印)となる解剖学的な特徴を覚えるようにしましょう。
骨盤を考える上で特に重要であると思われるランドマークは、
- 上前腸骨棘(ASIS)
- 下前腸骨棘
- 腸骨陵
- 坐骨結節
- 恥骨結節
- 上後腸骨棘(PSIS)
です。これらは筋肉の付着部となるため骨盤の動きを考える上で、どの筋肉が働きやすいという観点と同時にどのランドマークが運動の基準となるかを考えられるようになりましょう!
骨盤の動き
では骨盤の動きについてです。しかし、みなさん骨盤って動くのでしょうか?
その答えは、
骨盤自体は、大きく動かないものであると考えられます。
え?
骨盤のSwayとか、前傾後傾とかするじゃないか?って思いますよね。
しかしながら、骨盤自体は機能構造的に動きにくいものになります。
構造の部分でお話ししましたが、「骨盤」というのは腸骨と仙骨の結合した構造物であると考えられます。
つまり骨盤前傾や後傾というのは、股関節や脊柱に対して相対的な動きを表現していると考えられます。
前傾や後傾、下制したりするためには、その上下の構造物が非常に大事な役割をもつというわけですね。
動くとするのであれば、仙腸関節になります。
強靭な靭帯により支持されているため、数㍉動くか動かないか程度です。
仙腸関節の役割
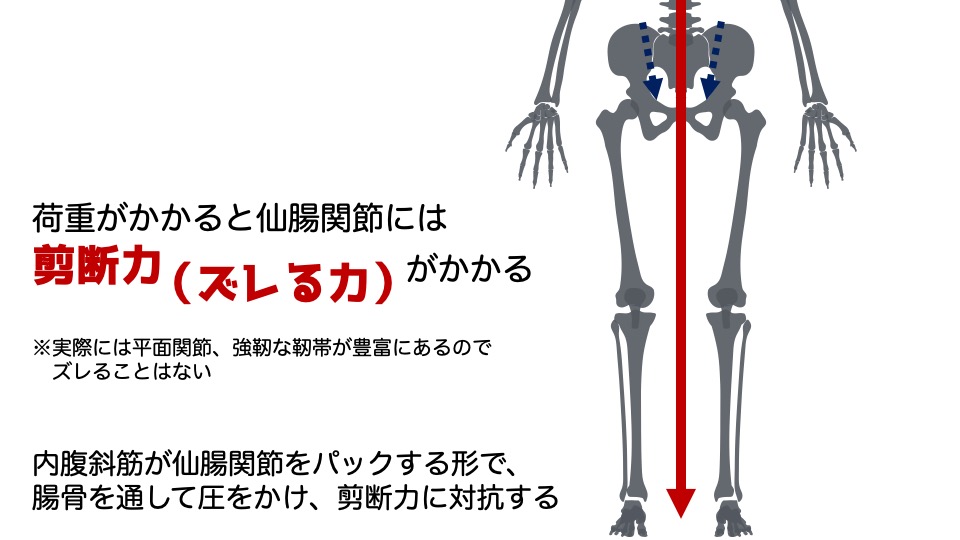
仙腸関節の動き
仙腸関節はわずかに矢状面上でも動きがあると考えられています。
それが、
- 仙骨の前傾(Nutation:ニューテーション)
- 仙骨の後傾(Counter Nutation:カウンターニューテーション)
です。
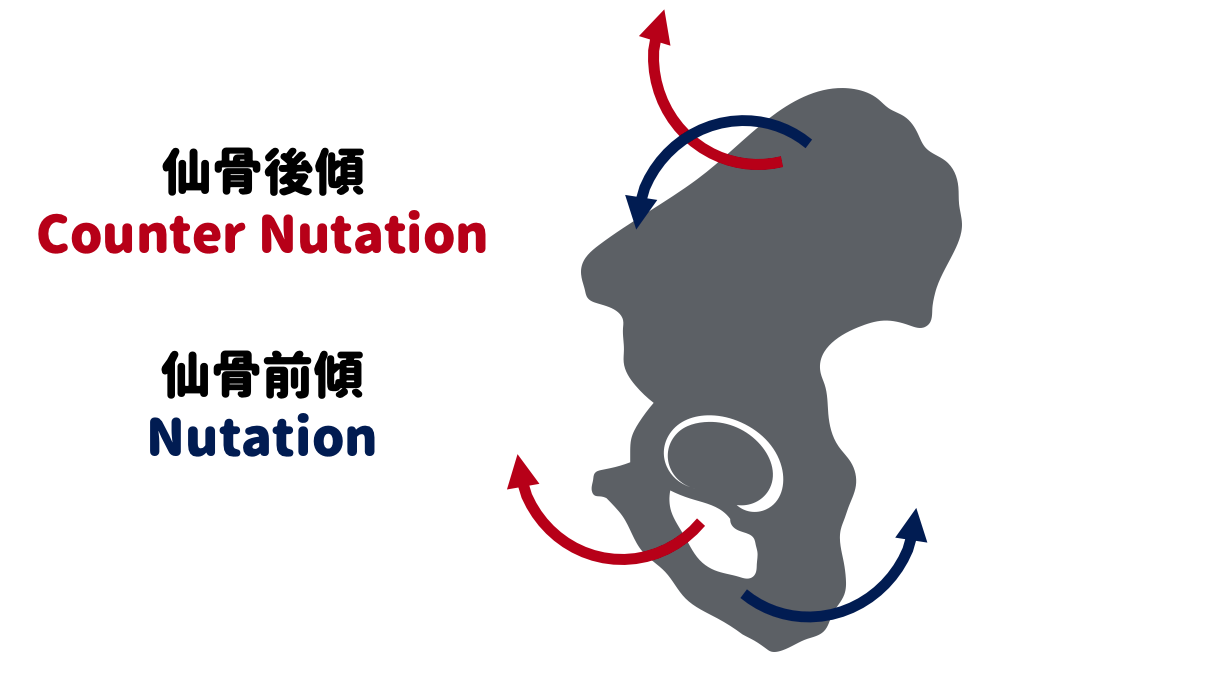
仙骨が前傾すると腸骨は後傾(インフレア)し、仙骨が後傾すると腸骨は前傾(アウトフレア)すると考えられます。
仙骨が前傾することで仙腸関節の適合性が増し、関節が固定されます。この前傾が起こるのは体重がかかったときですね。
荷重が片側でかかった際には、内腹斜筋が働き仙腸関節を固定するように働くといわれており、
内腹斜筋が機能低下を起こしている場合、仙腸関節の安定性を感じることができなくなり、立脚期でのトレンデレンブルグ歩行の要因になるともいわれています。
骨盤と姿勢制御
骨盤が姿勢制御においてどんな役割を担っているのか、を考えていきましょう!
立位での働きも大事ですが、特にADLに重要な座位から考えていきましょう
Q.なぜ脳卒中後には座れなくなるのでしょうか?
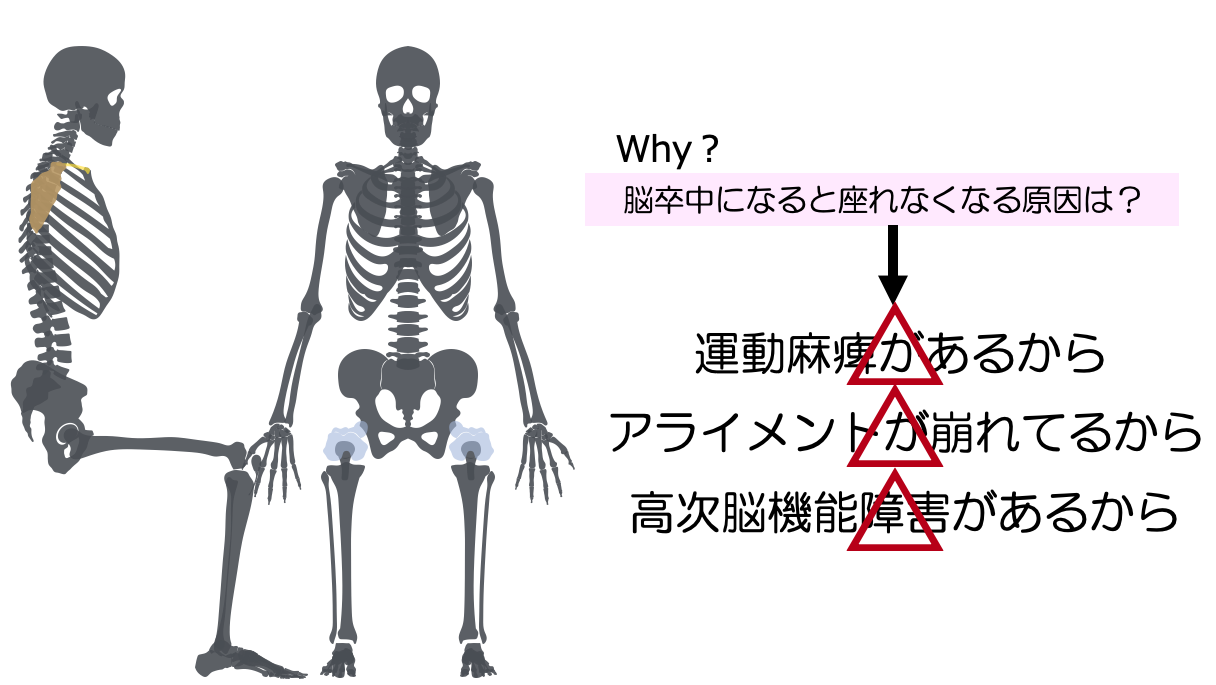
- 運動麻痺があるから?
- アライメントが崩れているから?
- 高次脳機能障害があるから?
このうちのどれか、ではなくすべてです!
座れない理由が麻痺があるから、体幹機能が弱いから、骨盤が後方へ倒れているからと現象の羅列だけではいけない、というわけですね。
骨盤は直立二足に適合した構造物
人間の骨盤は猿やゴリラと異なり横に広い特徴があります。
結果として、人間の骨盤は、直立二足位を想定した構造物であると考えることができます。
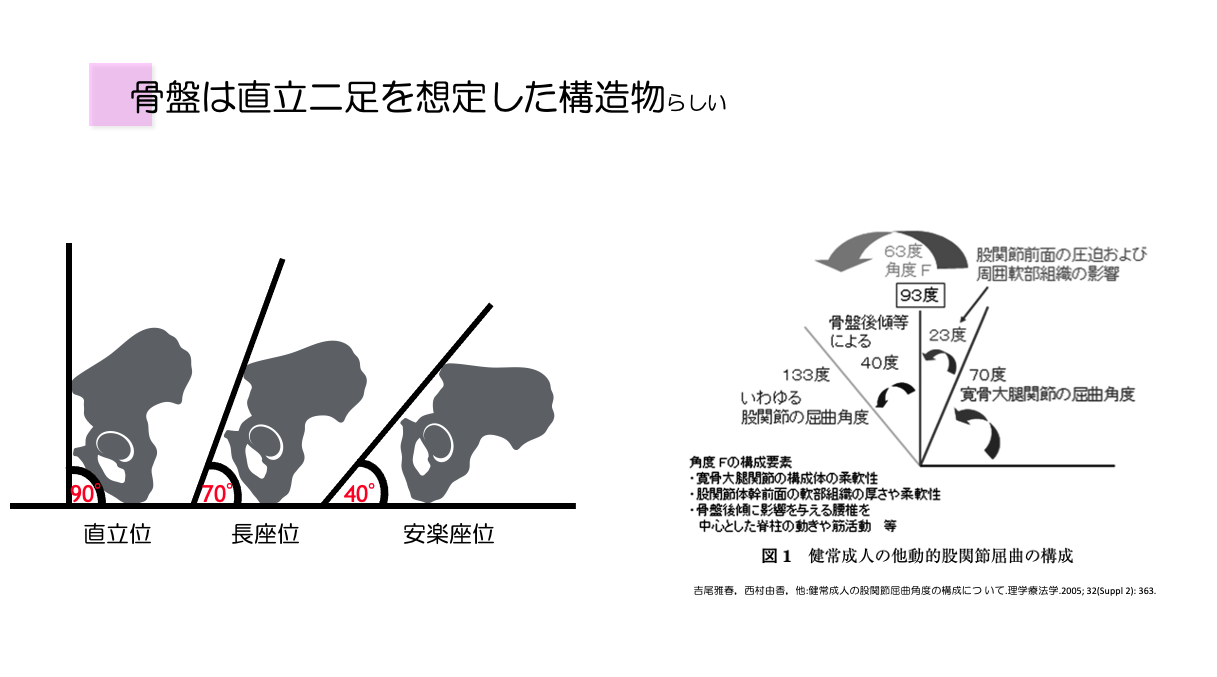
つまり、
- 直立二足で直立
- 長座位で20度後傾
- 安楽座位で50度後傾
といわれています。
そして股関節というと寛骨大腿関節のことをあらわし、純粋な可動域としては平均70度程度しか屈曲しない構造となっているそうです。
ROM測定での参考可動域である125度は、70度以降は骨盤の後傾によるものであると考える必要があります。
また脳卒中後の運動麻痺や低緊張の時期に、ROMで股関節屈曲を行う際には、骨盤の後傾が起こっているかを評価しなければいけません。
なぜなら、股関節が屈曲した際に大腿直筋が付着する下前腸骨棘と大腿骨の間はわずか数cmが隙間が存在せず、骨盤が後傾しない状態で股関節を屈曲してしまうとインピンジメント障害を引き起こしてしまう可能性があるため要注意です。
座位の特徴
次は先ほどまでの考え方から座位の特徴について考えていきましょう。
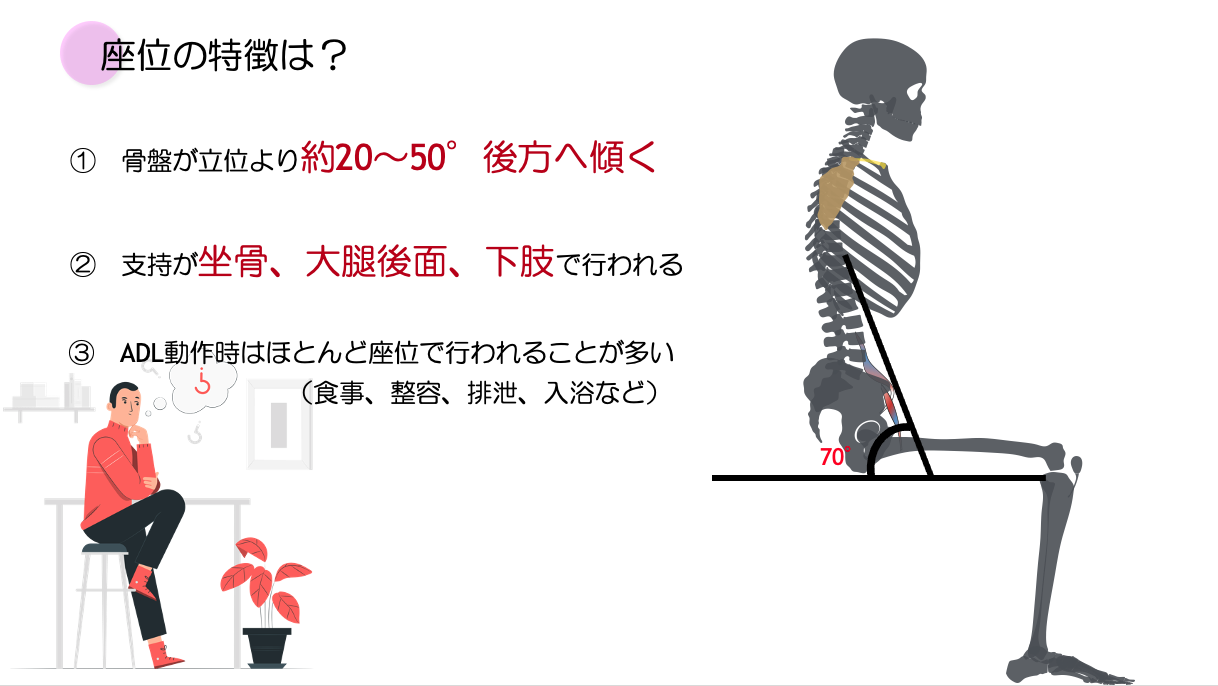
- 骨盤が立位より約20〜50度後傾した状態になる
- 坐骨で支持される
- ADLの基本姿勢となる
ことが特徴として挙げられます。
特に、立位より約20度から50度後傾するということは、倒れないようにコントロールしなければ後方へ容易に倒れてしまうというわけです。
脳卒中後の座位姿勢を見てみると、骨盤後傾、体幹屈曲位の方が多いと思います。
これは、骨盤が倒れないように支持する働きを持つ
- 腸腰筋
- 多裂筋
の働きが低下または失われているからであると考えられます。
座位の状態では、股関節は屈曲位をとり、腸腰筋は緩んでしまいます。すると後方からワイヤーのように共同して働く多裂筋も十分に役割を発揮できなくなり、最長筋や腰方形筋などの大きく長い脊柱起立筋の張力を用いて支持するようになってしまうわけですね。
また骨盤が後傾した際に、体幹を屈曲させることでカウンターウェイト(重さの吊り合い)によって支持することで筋活動を多く要さずに座位姿勢を維持することができる戦略をとっています。
しかしこの状態では、張力や重さの吊り合いに頼って支持しているだけであるため、上肢を使用したり次の動作に移ることができません。なぜなら動いてしまっては、転倒してしまうからです。
介入アイデア
では、どうしたらいいのか、一つのアイデアとして提案です。
骨盤は直立二足で直立位をとり、その状態が最大のパフォーマンス発揮ができる状態であると考えられます。
脳卒中後には、運動麻痺や筋緊張異常、覚醒などの問題により直立二足をとることができません。
しかし長下肢装具を用いることで下肢の安定性を担保し、直立二足を実現することで骨盤帯や体幹、下肢の抗重力伸展活動を実現することができる可能性があります。

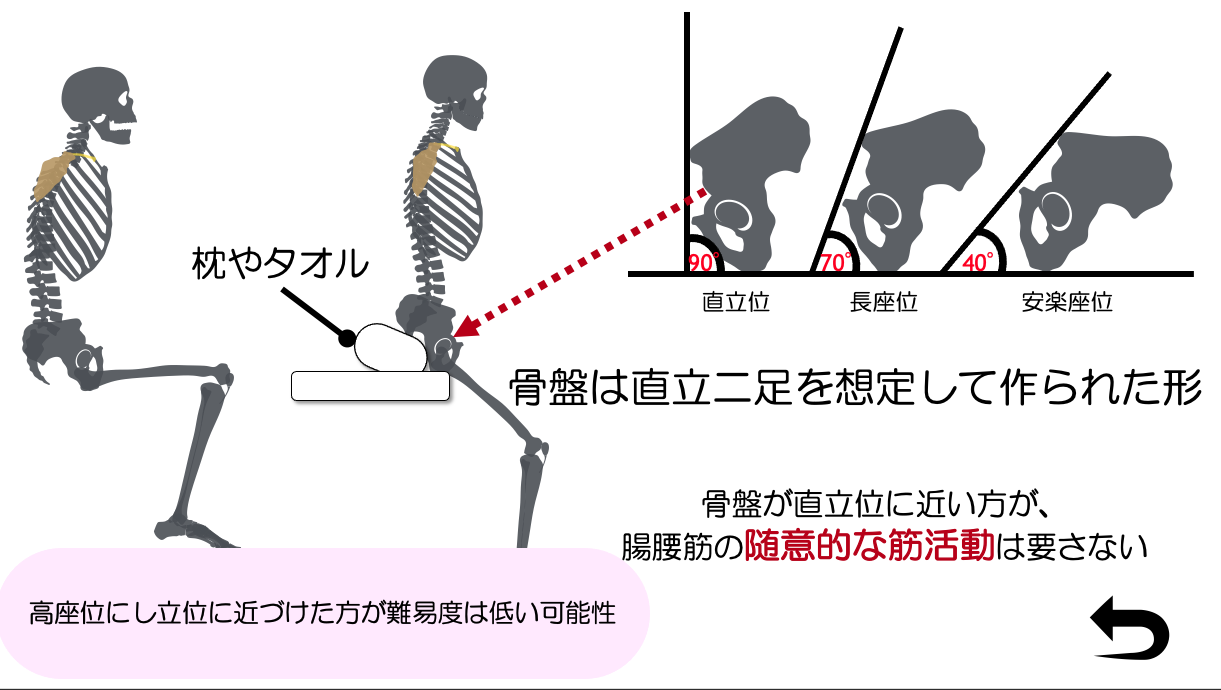
また立位が取れない場合には、股関節屈曲位では骨盤は後傾する構造物であるため、
高座位
の環境を作り出し、股関節を伸展位に持っていくことで骨盤は起きやすい状態になります。
すると腸腰筋は引き延ばされやすくなり、骨盤が後方へ倒れることを防ぐように働きやすくなると考えられます。
まとめ
骨盤が〜とよく使ってしまう言葉であるが故にしっかりと理解した上で臨床に落とし込んでいく必要があると考えています。
今回は、座位や立位といった姿勢から考えていきましたが、動作になってくるとより複雑になってきます。
トレンデレンブルグや骨盤のSway、骨盤の前後傾コントロールの不良に伴う股関節ー膝関節ー足関節への問題などなど、体の中央に位置する骨盤が重要であることは、容易に想定されます。
しっかり構造や働き、特徴を理解した上で学びを深めていけると、力になると思います!
参考図書





コメント