こんにちは!ぱらゴリです!
今回は臨床で多く悩む「Pusher現象」について解説していきます。
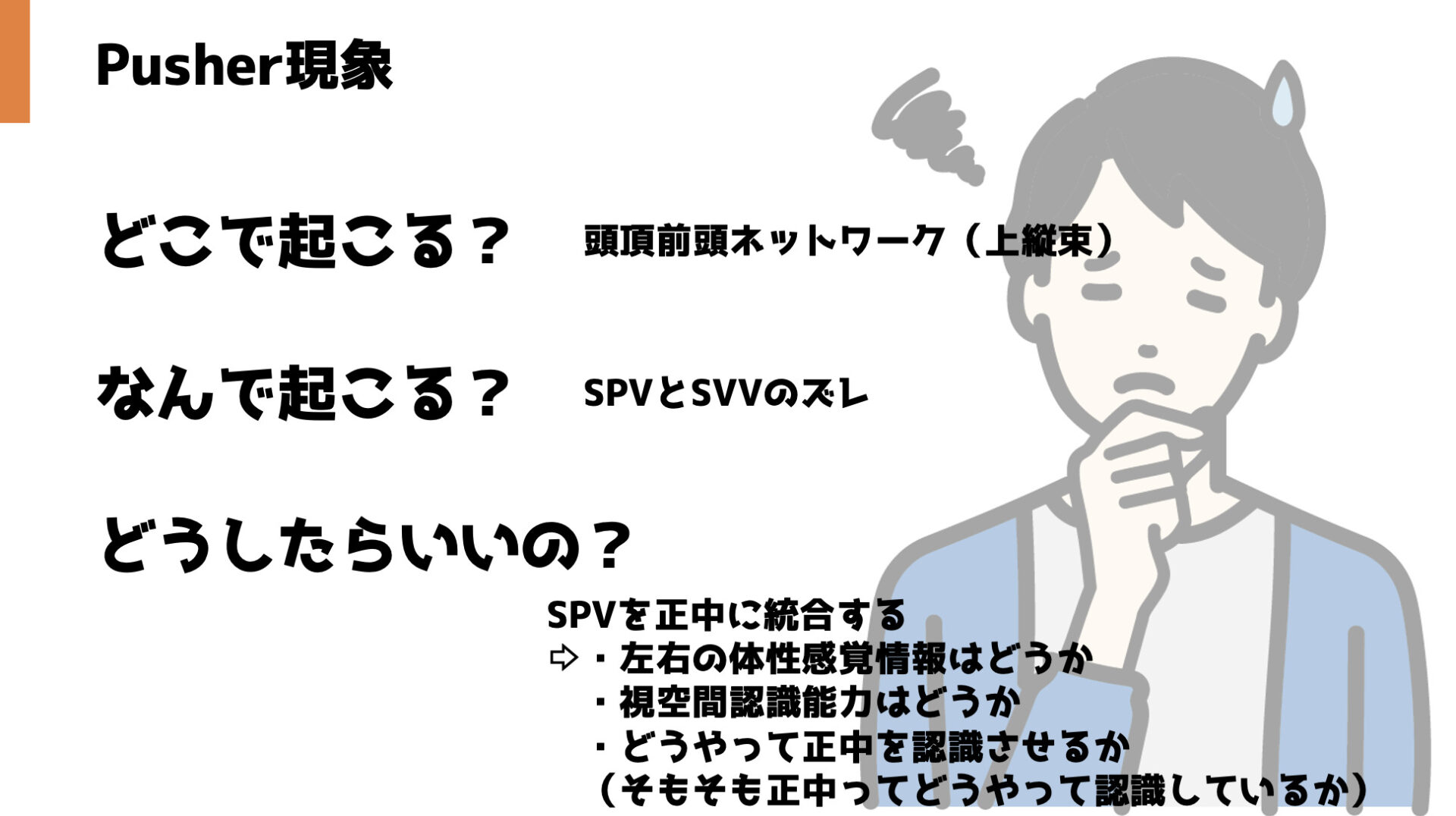
Pusher現象とは…?
Pusher現象が出現すると、
Pusher現象を伴わない脳卒中例と比較し、日常生活自立度を著しく低下させ、入院期間が有意に延長することが報告されています。
Pedersen PM, Wandel A, Jørgensen HS, Nakayama H, Raaschou HO, Olsen TS. Ipsilateral pushing in stroke: incidence, relation to neuropsychological symptoms, and impact on rehabilitation. The Copenhagen Stroke Study. Arch Phys Med Rehabil. 1996 Jan;77(1):25-8.
また
- 非麻痺側の上下肢を自ら積極的に使用し、かつ麻痺側へ向かうように押したり、解除に抵抗するという特異な症状
であるとされています。
Pusher現象について理解し、評価をすることでリハビリでの介入方法アイデアに繋がることとなりますので、今から解説する知識はとても重要であると考えられます。
そこで今回は…?
を解説していきたいと思います!
Pusher現象の責任病巣は?
まずはPusher現象が起こる可能性がある脳の責任病巣は・・・?
多くは視床出血の方においてみられることがあるPusher現象ですが、
そのほかの脳血管障害でも起こる可能性があります。
それが、
視床以外の上側頭回、下頭頂小葉、島後部、中心前回などの皮質領域の機能障害原意であることが考えられる。特に上縦束は原因の一つであることが示唆される。
Ticini LF, Klose U, Nägele T, Karnath HO. Perfusion imaging in Pusher syndrome to investigate the neural substrates involved in controlling upright body position. PLoS One. 2009 May 29;4(5):e5737.
主に中大脳動脈領域に存在する脳部位でPusher現象が起こりうる可能性があるということですね。
特に下頭頂小葉と前頭葉を結ぶ空間感覚に関与する上縦束(SLF)の一部が損傷することで症状がみられることが多いと考えられています。
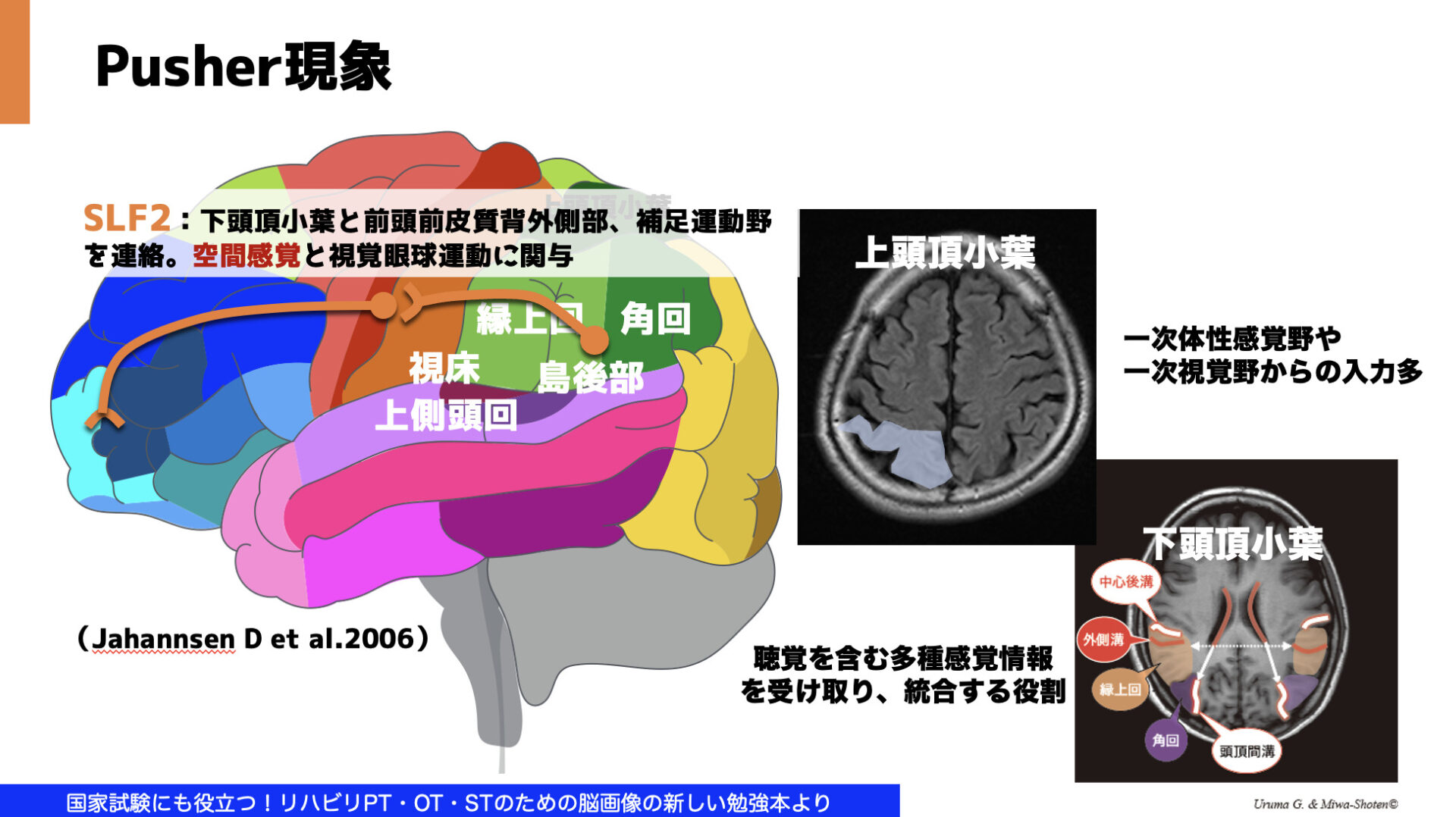
特に下頭頂小葉は、多種感覚情報を統合する役割があると感がれていますので、
次に解説する自身の空間認識情報における部分に問題が生じることで問題が出てくるのではないかと考えられます。

Pusher現象はなぜ起こるのか?
なぜPusher現象が起こるのか…?ですが、
SPV・SVVのずれが生じているからでは…?と考えられています。
ん…?

意味わからん…
ですよね…
簡単に説明すると、SPVの障害では、閉眼状態で重力に対して自分がまっすぐの姿勢かどうかがわからない、SVVの障害では、開眼状態で自分がまっすぐかどうかがわからない、といった現象が見られます。
Pusher現象を呈する方は、SVV(自覚的視覚垂直軸)は保たれているが、SPV(自覚的姿勢垂直軸)が障害される、と考えられています。

閉眼状態や周囲に閉眼していたりまっすぐを認識できるものがない場合は、姿勢を重力に対してまっすぐにすることが困難となり、傾いていきます。
しかし周囲に視覚的にまっすぐを認識できるものが存在している場合には、姿勢をまっすぐにすることが可能となる可能性があります。
これって臨床上とても重要なヒントになります。
Pusher現象の予後は?
時間経過とともに消失していくケースが多い。
阿部浩明:Contraversive Pushingと脳画像情報.PTジャーナル 44:749-756,2010.
ただ臨床上、Pushingが出現していると最初に述べたように
Pusher現象を伴わない脳卒中例と比較し、日常生活自立度を著しく低下させ、入院期間が有意に延長することが報告されています。
Pedersen PM, Wandel A, Jørgensen HS, Nakayama H, Raaschou HO, Olsen TS. Ipsilateral pushing in stroke: incidence, relation to neuropsychological symptoms, and impact on rehabilitation. The Copenhagen Stroke Study. Arch Phys Med Rehabil. 1996 Jan;77(1):25-8.
と言われており、経験からもなかなかリハビリが進められずに難渋することが多い印象です。
Pusher現象に対してどうしたら良いのか?
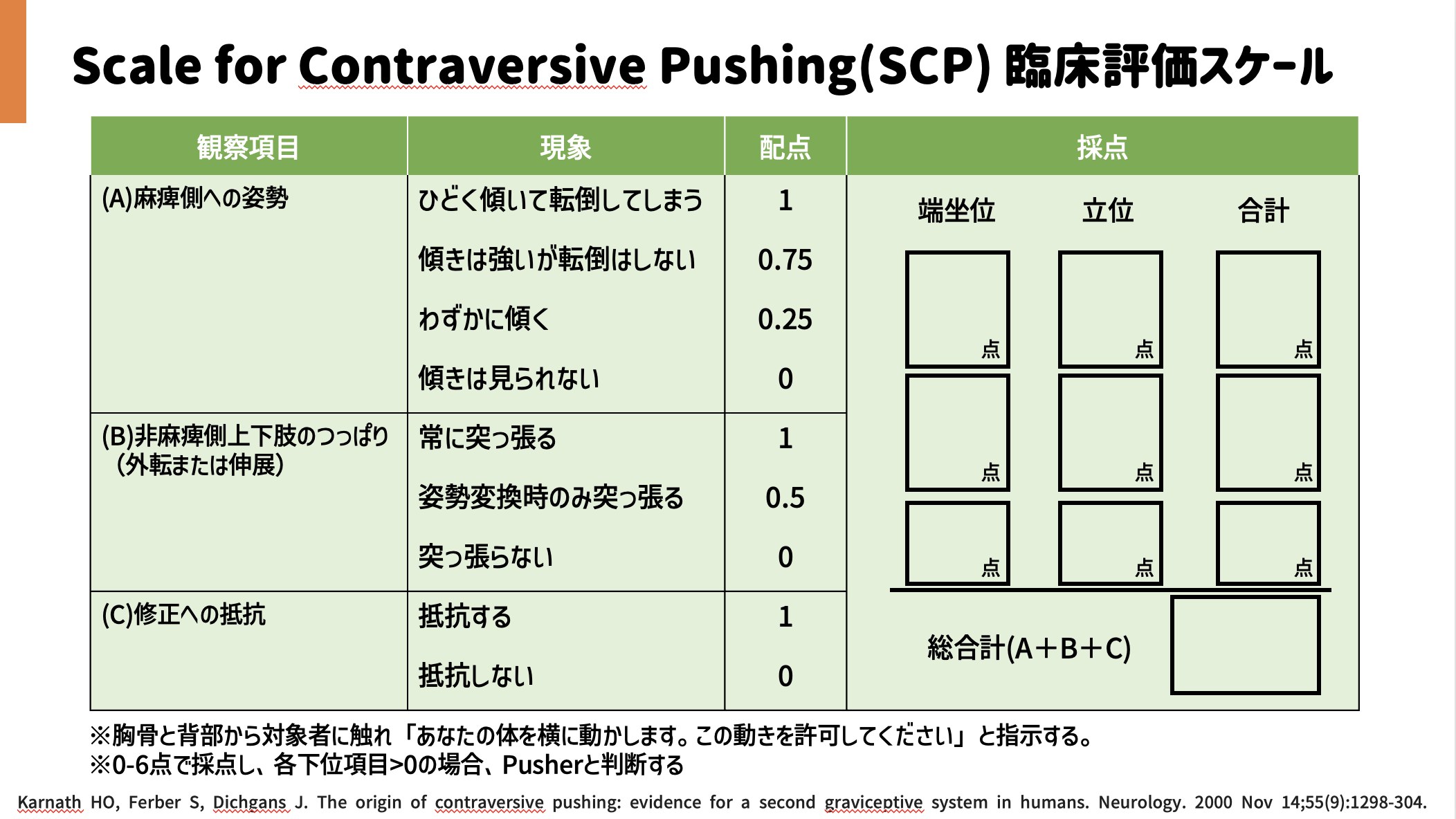
何はともあれ、まずは評価です。
代表的な評価としてSCP(Scale for contraversive Pushing)や、BLS(Burke Lateropulsion Scale)があります。
Pusher現象に対する評価の目的
麻痺側への姿勢の崩れが、運動麻痺などの症状によるものか、あるいはPusher現象によるものかを判定することです。
ここまで読んでいただいた皆さんはもうお分かりかと思いますが、
運動麻痺との違いは、姿勢修正時に麻痺側にPushしてくる抵抗感があるかどうか、ですね。
ただ、よく起こってくる姿勢制御障害と区別するためにも、他のBBSやBESTestなどの一般的なバランスを評価することに加えて、SCPやBLSなどの評価を併せて取る必要があります。
姿勢制御障害として、固有感覚障害による影響だったり、麻痺側の体幹部の低緊張が主たるも問題であった場合には、今から解説する垂直軸の認識方法は活用が難しいケースがありますので注意が必要です。
また、転倒恐怖感を非麻痺側への姿勢修正で感じる方もいらっしゃるため、とにかく修正すれば良い、というものではないことには注意が必要。
また、簡便な検査方法として、足がつかない状態で、
姿勢を体幹を正中位に近づけていくと、Pusher現象の方では、下腿が外旋するという特徴が見られるため、併せて評価しておくことがおすすめです。
どんなアイデアがあるか?
SPVは障害されていることが多いため、まずは障害を免れているSVVを活用していくことで修正を図っていくと良い反応が得られることがある。
環境で調整すると…

また非麻痺側を押してしまうため、非麻痺側の随意運動・リーチを用いていくのも方法です。
最後に視覚修正の代表的な介入として、姿勢鏡を使う方法
視覚修正があれば、正中位に保持できることがあるため介入の一助となりますよ。
まとめ
最後まで読んでいただきありがとうございます!
病態を理解し、評価を行い、他の症状とは分けて考える力はとても重要です。
また病態を理解することで、介入方法の選択幅が出てきます。
ぜひ今回の内容に加えて、さらに詳しく学んでいってみてください!




コメント